2. PROCEDIMIENTOS DIAGNÓSTICOS DE LA ETV.
El TEP es una enfermedad frecuente que, sin embargo, continúa planteando serias dificultades diagnósticas en la práctica clínica habitual. No sólo las manifestaciones clínicas son variables e inespecíficas, sino que las pruebas diagnósticas carecen de la deseable sensibilidad y especificidad. Este es el motivo de que sólo aproximadamente un 25-35% de las sospechas iniciales de TEP sean posteriormente confirmadas. Por el contrario, el 60-80% de los casos fatales de TEP no son diagnosticados ni, por lo tanto, tratados.
Es útil diferenciar dos formas de presentación clínica del TEP -masivo y submasivo- porque difieren en el proceso diagnóstico, en el pronóstico y en el planteamiento terapéutico. En el TEP masivo, que se caracteriza por la repercusión hemodinámica que conlleva, es fundamental un alto índice de sospecha clínica, necesaria en el caso de pacientes que desarrollan con rapidez un shock cardiogénico, hipotensión, signos clínicos y electrocardiográficos de fallo derecho e hipoxemia. En estos casos, lo habitual es que el ecocardiograma o el TAC helicoidal permitan lograr un diagnóstico certero y raras veces es necesario realizar una angiografía. Este apartado está enfocado para discutir los aspectos más relevantes del proceso diagnóstico del TEP submasivo, la forma clínica más frecuente de la enfermedad. En él se expondrán las ventajas e inconvenientes de las pruebas que habitualmente se emplean, enfatizando su aplicación práctica, para terminar con unas recomendaciones generales.
2.1. Sintomatología.
El síntoma más frecuente es la disnea (79% ), que es de inicio súbito en el 59% de los casos. El dolor torácico ocurre en el 65% de los pacientes y es de tipo pleurítico en el 28,% de ellos. Aproximadamente el 39% de los pacientes se quejan de tos y sólo el 13% de ellos presenta hemoptisis. El 11% de los casos debutan con un síncope, síntoma que implica una mayor gravedad del proceso embólico.
El papel de la clínica es permitir la sospecha diagnóstica y establecer la probabilidad pretest de TEP (según la presencia o ausencia de factores de riesgo y de síntomas, manifestaciones radiológicas, electrocardiográficas o gasométricas sugestivas). La clasificación de los pacientes en «grupos de probabilidad de TEP» (tablas 2 y 3) será útil, sumada a los resultados de otras pruebas, a la hora de tomar decisiones. En la actualidad se acepta (así lo hacen constar las últimas recomendaciones de la British Thoracic Society) que cualquier proceso diagnóstico de TEP debe comenzar con la determinación de su probabilidad pretest. Se han propuesto diferentes escalas para determinar la probabilidad clínica:
Escala de Wells (5). Tabla 2.
| Variable |
Número de puntos |
|---|---|
|
Factores de riesgo
|
|
| *Signos y síntomas clínicos de TVP | 3 |
| *TEP más probable que un diagnóstico alternativo | 3 |
| *Frecuencia cardíaca >100 | 1,5 |
| *Inmovilización o cirugía en los las 4 semanas previas | 1,5 |
| *ETV previa | 1,5 |
| *Hemoptisis | 1 |
| *Cáncer (en tratamiento activo o paliativo, tratado en los 6 meses previos) | 1 |
|
Probabilidad clínica
|
|
| -Baja | <2 |
| -Intermedia | 2-6 |
| -Alta | >6 |
Escala de Ginebra (6). Tabla 3.
| Variable |
Número de puntos |
|---|---|
|
Factores de riesgo
|
|
| *Edad entre 60-79 | 1 |
| *Edad ³80 | 2 |
| *Frecuencia cardíaca >100 | 1 |
| *Cirugía reciente | 3 |
| *ETV previa | 2 |
| *PaCO2 <35,9 | 2 |
| *PaCO2 35,9-38 | 1 |
| *PaO2 <48.5 | 4 |
| *PaO2 <59.7 | 3 |
| *PaO2 <70.9 | 2 |
| *PaO2 ³80 | 1 |
| *Atelectasia laminar en la Rx | 1 |
| *Elevación de un hemidiafragma | 1 |
|
Probabilidad clínica
|
|
| -Baja | 0-4 |
| -Intermedia | 5-8 |
| -Alta | ³9 |
Una comparación reciente entre estas dos escalas ha encontrado una similar capacidad predictora (área bajo la curva ROC: 0.78 para la escala de Wells y 0.74 para la escala de Ginebra). Mejor resultado logra el sistema propuesto por el grupo de Pisa (7), con un área bajo la curva ROC de 0.94. Sin embargo, es un sistema de empleo menos simple que los anteriores y habría que conocer su aplicabilidad en diferentes situaciones clínicas y geográficas.
2.2. Radiografía de tórax.
Contrariamente a lo que clásicamente se acepta, la radiografía de tórax es anormal en más del 80% de los casos. Se puede observar ensanchamiento de la arteria pulmonar descendente en el 67% de ellos, una elevación diafragmática en el 62%, cardiomegalia en el 56% y un mínimo derrame pleural en el 51 %. Otros signos como la «joroba de Hampton» y el «signo de Westermark» son más infrecuentes (25% y 12% respectivamente).
2.3. Gasometría.
Lo habitual es encontrar un variable grado de hipoxemia, hipocapnia y aumento del gradiente alvéolo-arterial de oxígeno (DAaO2). Sin embargo, es importante reseñar que un porcentaje de pacientes (14% en el estudio PIO-PED) presentan valores normales de PaO2, PaCO2 y DAaO2 en el momento del ingreso.
2.4. ECG.
El hallazgo más frecuente es una inversión de la onda T en V1-V4 (68% de los casos); el patrón S1Q3T3 se encuentra en el 5O%, taquicardia sinusal en el 26%, un bloqueo de rama derecha en el 22% y una «p pulmonale» en el 5%.
2.5. Dímero D.
El dímero D (DD) es un producto de la degradación de la fibrina por el sistema fibrinolítico endógeno que tiene una vida media plasmática más larga y es liberado durante un mayor período de tiempo que otros productos similares (complejos trombina-antitrombina III, fragmento 1+2 de protrombina…). Es por lo tanto, en teoría, un marcador del proceso trombótico agudo. Los valores del DD en el plasma pueden ser medidos mediante diferentes métodos. Los test de aglutinación de látex son rápidos y baratos, pero carecen de la suficiente sensibilidad. Se deben emplear test que miden el DD por ELISA, más caros pero más sensibles. Sin embargo, son muy heterogéneos, ya que emplean diferentes anticuerpos de captura y marcaje del epitopo del DD, por lo que todos ellos deben ser validados mediante ensayos clínicos bien diseñados.
En 11 estudios que incluyeron más de 1300 pacientes con sospecha clínica de TVP (población en la que la prevalencia de la enfermedad fue del 35%), la sensibilidad y especificidad del DD en su diagnóstico fueron 97% y 35%, respectivamente, al emplearse el método por ELISA, y 84% y 68% si se utilizaba el método por látex. De ello se concluye que esta prueba sólo es útil para descartar ETV por debajo de un punto de corte que se ha establecido en un valor de 500 hg/l de DD en plasma (8). Los estudios que emplearon un test de ELISA rápido, en pacientes que acuden a Urgencias por síntomas compatibles con TEP, obtuvieron una sensibilidad mayor del 99% y lograron descartar la enfermedad en un 29% del total de casos con sospecha inicial (9). Si la prueba utilizada se basa en la aglutinación de látex, su baja sensibilidad hace necesario el empleo de datos adicionales para descartar TEP. Estos datos se pueden obtener de una valoración de la probabilidad clínica, de los valores de la PaO2, o del cálculo del espacio muerto fisiológico, con una sensibilidad por encima del 98% y una capacidad de descartar TEP en el 18-47% de los pacientes.
Las situaciones que aumentan la probabilidad de que un paciente tenga valores aumentados de DD (comorbilidad, postoperatorio reciente, embarazo, edad avanzada, cáncer o enfermedad trombótica previa), hacen desaconsejable el uso del DD porque, a pesar de que mantiene un alto valor predictivo negativo, será realmente útil en un muy escaso número de determinaciones.
Las recomendaciones actuales de los principales autores sobre el uso del DD se pueden resumir así:
- Se debe emplear únicamente en pacientes extrahospitalarios y de acuerdo con la estimación de la probabilidad clínica.
- Es útil únicamente en pacientes con baja e intermedia probabilidad clínica. En este contexto, un valor de DD <500 hg/l descarta TEP. No se debe solicitar en pacientes con alta probabilidad clínica, ya que el diagnóstico de TEP no podría ser desechado a pesar de que el resultado fuese negativo.
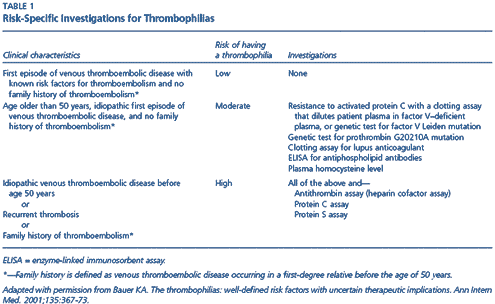
2.6. Diagnóstico de TVP.
Se acepta clásicamente que los signos y síntomas de TVP (dolor, aumento de calor local, hinchazón, hipersensibilidad a la palpación y signo de Homan: dolor en la pantorrilla a la dorsiflexión del pie) tienen una sensibilidad baja, no superior al 50%. Esta clínica es más manifiesta en los casos de TVP proximal que cuando ésta se limita únicamente al territorio sural. Todo ello nos obliga a los clínicos a apoyarnos en distintas técnicas para el diagnóstico de la TVP.
La prueba con mayor sensibilidad y especificidad es la venografía, pero tiene el inconveniente de ser una técnica invasiva, que precisa inyección de contraste y es laboriosa. Por este motivo se han desarrollado durante los últimos años técnicas diagnósticas alternativas, no invasivas, como la pletismografía de impedancia, fibrinógeno marcado con I131 y la ecografía-doppler. De todas ellas, la que mayor auge y difusión ha alcanzado en la práctica clínica habitual es esta última (figura 1). Esta técnica, ayudada por maniobras de compresión venosa, alcanza una sensibilidad entre el 88-100% y una especificidad entre el 96-100% para el diagnóstico de TVP proximal(10), lo que la convierte en una prueba muy útil. Sin embargo, no está exenta de inconvenientes ya que estos resultados no son tan buenos en el caso de TVP sural y, sobre todo, en pacientes que no muestran signos ni síntomas de TVP (sensibilidad 60%; especificidad 96%)(11). La adición de doppler color no parece mejorar los resultados en estas situaciones(11).
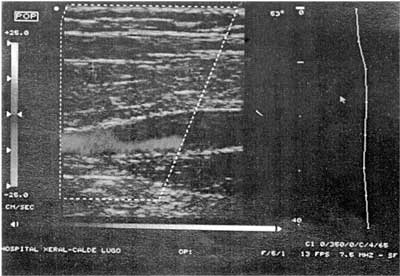
Figura 1.– Ecografía-doppler color de extremidades inferiores en el que se observa la presencia de un trombo que ocluye parcialmente la luz de la vena poplítea.
2.7. Gammagrafía pulmonar.
Hasta el momento actual, la totalidad de los protocolos recomendaban el empleo de la gammagrafía pulmonar (GP) como una prueba de primera línea en el diagnóstico del TEP. Hoy en día, su papel preponderante ha sido ocupado por la TC helicoidal. La utilidad de la GP fue establecida por el estudio PIOPED (12). al mismo tiempo que se pusieron de manifiesto sus limitaciones. En este estudio se realizó una GP de ventilación y perfusión a la totalidad de los pacientes con sospecha clínica de la enfermedad y su resultado se clasificó de acuerdo con unos criterios de probabilidad de TP (Tabla 4). Como prueba de referencia se empleó la arteriografía pulmonar. Se concluyó que el resultado «alta probabilidad» se correlacionaba en el 88% de los casos con un diagnóstico definitivo de TEP establecido por la arteriografía, y que una GP «normal» o «casi normal» sólo se encontraba en un 9% de pacientes con TP (en la actualidad, se acepta que este porcentaje es incluso menor, en torno al 1%). El problema surge cuando se considera que una GP de «alta probabilidad» se observó tan solo en el 41% de los casos en los que el TP se confirmó por arteriografía. Además, el 33% de los casos clasificados como «intermedia probabilidad» y el 12% de los clasificados como «baja probabilidad » se diagnosticaron angiográficamente de TP. De todo ello se dedujo, a efectos prácticos, que una GP de «alta probabilidad» (figura 2) se podía asumir como diagnóstica y que una GP «normal» descartaba el TP. En todos los demás casos se haría necesaria la realización de una arteriografía pulmonar. Por si estos problemas fueran pocos, en las situaciones en las que existe una EPOC concomitante, el porcentaje de GP clasificadas como «intermedia probabilidad» asciende a un 60%. Hull (13) reorientó esta clasificación desde un punto de vista clínico, más práctico, estableciendo únicamente 3 categorías: normal, probabilidad indeterminada y alta probabilidad.
| Alta probabilidad |
* Mayor o igual a 2 defectos de perfusión segmentarios, de gran tamaño (>75% de un segmento) que no se corresponden con anomalías en la GP de ventilación o en la Rx de tórax, o que son sustancialmente mayores que dichas anomalías. * Mayor o igual a 2 defectos de perfusión segmentarios de moderado tamaño (>25% y <75%) sin coincidencia con alteraciones de la GP de ventilación o en Rx de tórax + 1 defecto segmentario de gran tamaño sin dicha coincidencia. * Mayor o igual a 4 defectos de perfusión de moderado tamaño sin anomalías concomitantes en GP de ventilación y Rx tórax. |
|---|---|
| Intermedia probabilidad | * No clasificables en el resto de categorías. * Dificultad para categorizar como alta o baja. |
| Baja Probabilidad | * Defectos de perfusión no segmentarios. * Cualquier defecto de perfusión menor que una alteración Rx coincidente. * Un único defecto de perfusión segmentario de moderado tamaño con Rx normal. * Defectos de perfusión segmentarios de gran o moderado tamaño que no ocupen más de 4 segmentos en un pulmón ni más de 3 segmentos en un lóbulo con alteraciones concordantes de ventilación en igual o mayor cuantía. * Mayor que 3 defectos de perfusión pequeños (<25% del segmento) con Rx de tórax normal. |
| Muy baja probabilidad | * Menor o igual a 3 defectos de perfusión pequeños, con Rx tórax normal. |
| Normal | * Inexistencia de defectos de perfusión. * El trazador delimita una silueta pulmonar exactamente igual a la radiológica. |
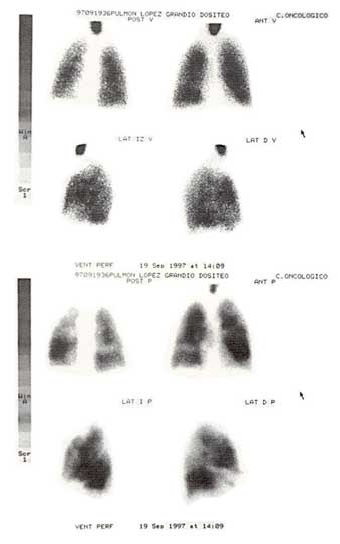
Figura 2.– Gammagrafía pulmonar en la que se observan defectos de perfusión segmentarios, tringulares, no acompañados de defectos en la ventilación (GP de «alta probabilidad»).
Debido a estos inconvenientes, han surgido en los últimos años numerosas propuestas que tratan de, variando los criterios de interpretación de la GP, minimizar las indicaciones de arteriografía. El más representativo es un estudio italiano (14) que estableció que se puede lograr una alta eficacia diagnóstica de TP empleando únicamente la GP de perfusión. Combinando sus hallazgos con los datos obtenidos por la evaluación clínica, se conseguiría restringir la arteriografía a una minoría de casos. La evaluación gammagráfica propuesta por este estudio varía de la expuesta en el PIOPED en tres aspectos: no se utilizó la GP de ventilación; las imágenes gammagráficas fueron clasificadas de acuerdo con su forma (triangular o no) sin tener en cuenta su número o tamaño; la presencia de anormalidades radiológicas concordantes no se tomaba en cuenta al evaluar los defectos de perfusión.
2.8. TAC helicoidal.
La tomografía axial computarizada (TC) empezó a ser usada en la estrategia diagnóstica del TEP desde 1992 (15) y, en la actualidad, es la piedra angular en el proceso diagnóstico de la enfermedad. Entre sus numerosas ventajas se puede citar su rapidez, el hecho de ser una técnica no invasiva y su amplia implantación hospitalaria. Además, la TC helicoidal puede ayudar a encontrar diagnósticos alternativos al TEP en un alto porcentaje de casos. La TC y la angiografía pulmonar han sido comparadas en numerosos estudios. La sensibilidad de la TC para el diagnóstico de TEP en vasos de cualquier tamaño varía entre el 53% y 100%, y su especificidad se encuentra entre el 75% y 100% (16-24). El principal inconveniente de esta técnica es su incapacidad de visualizar trombos en el territorio vascular subsegmentario. Un estudio prospectivo, diseñado para evaluar la distribución anatómica de los episodios de TEP en una larga cohorte de pacientes, encontró una incidencia del 22% de trombos aislados subsegmentarios (25), pero se debe apuntar que su relevancia clínica no está, ni mucho menos, completamente aclarada. Por todo esto, era trascendental estudiar cuál era la evolución de los pacientes en los que la decisión terapéutica se decidía mediante los hallazgos de la TC. Varios estudios se centraron en la seguridad de no anticoagular a los pacientes con resultado negativo de la TC helicoidal y sospecha clínica de TEP (26-33). La frecuencia de eventos embólicos durante el seguimiento varió del 0% al 4%. Sin embargo, estos estudios, o bien eran retrospectivos, (27,28,30,31) o bien presentaban sesgos de selección, ya que la prueba sólo se realizaba a pacientes determinados (26,29,32,33). Además, no se prestaba atención a los posibles diagnósticos alternativos que pudieran explicar la clínica de los pacientes. Recientemente, dos estudios prospectivos, multicéntricos, encontraron una incidencia a los 3 meses de 1.8% (34) y 0.4% (35) de episodios de TEP en pacientes no anticoagulados, con sospecha clínica de TEP y resultado negativo de la TC helicoidal. Sin embargo, en ambos estudios se utilizó la ecografía doppler de extremidades inferiores como parte del proceso diagnóstico. Un estudio realizado en nuestro hospital (36), que incluyó a 93 pacientes consecutivos, ingresados por sospecha de TEP, y a los que únicamente se les realizó ecografía si tenían síntomas o signos de trombosis venosa, mostró resultados similares a los artículos reseñados, observándose un 1.1% de episodios tromboembólicos a los 3 meses de seguimiento.
En definitiva, a modo de resumen, en el momento actual se puede considerar la TC helicoidal como la prueba fundamental en el proceso diagnóstico de TEP. Un resultado positivo (no se consideran resultados positivos los signos indirectos de TEP como una atelectasia triangular de base pleural o derrame pleural) se interpreta habitualmente como diagnóstico. Los expertos consideran seguro no anticoagular a un paciente con un resultado negativo de la TC, si se le añade una probabilidad clínica baja o intermedia y un resultado negativo de la ecografía de extremidades inferiores.
2.9. Arteriografía pulmonar.
Es la prueba que ofrece una mayor sensibilidad y especificidad en el diagnóstico de TP. Sin embargo, dado que se trata de una técnica invasiva, no exenta de riesgos (aunque la morbimortalidad sea <1%), y cara, se aconseja limitar su uso a los casos estrictamente necesarios. Algunos de estos inconvenientes se han subsanado con el desarrollo de la angiografía de sustracción digital (ASD). Esta técnica solo precisa un acceso endovenoso periférico y la inyección de pequeños volúmenes de contraste. Cuando se utiliza la ASD con inyección de contraste en la vena cava superior o aurícula derecha, la sensibilidad y especificidad de esta prueba, al ser comparada con la arteriografía convencional, ronda el 100% (37). Los nuevos métodos diagnósticos son evaluados en comparación con ella, pero eso no significa que su rentabilidad sea ideal. La concordancia entre expertos al informar estudios angiográficos, oscila entre el 82%-93%, menor aún en casos de embolias subsegmentarias (38). Además, el 4% de los estudios no son evaluables por deficiencias técnicas. A todo ello se suma que una arteriografía normal se asocia con un riesgo de recurrencia de TEP del 1,6% al cabo de un año, resultados similares a los obtenidos con la TC helicoidal.
2.10. Ecocardiograma.
En la mayoría de los casos, el diagnóstico ecocardiográfico del TP es indirecto y se basa en la presencia de hallazgos característicos que indican sobrecarga aguda de presión y volumen de las cavidades derechas y arteria pulmonar. Además, la ecocardiografía doppler permite una estimación no invasiva de la hemodinámica del corazón derecho. Se comprueba una elevación de la presión arterial pulmonar (PAP) si el lecho vascular pulmonar está ocluído en 30%, y ello ocurre en el 60-70% de los casos de TEP. El grado de sobrecarga del VD y la PAP se correlacionan bien con la severidad del TEP excepto en casos de patología ventricular izquierda o enfermedades pulmonares crónicas preexistentes. La mayor utilidad de la ecocardiografía en el diagnóstico del TP reside en los casos de embolia masiva con repercusión hemodinámica. En ellos sirve también para monitorizar la respuesta al tratamiento fibrinolítico.
2.11. Angiografía por RMN.
Es una técnica novedosa, cuyas ventajas son el no necesitar material de contraste iodinado y no conllevar potenciales riesgos de irradiación. Sin embargo, es más cara y los tiempos de adquisición son más largos. El uso de gadolinium como contraste parece mejorar los resultados. Un meta-análisis reciente (39) sólo pudo incluir 3 estudios que comparasen RMN y angiografía. Los datos obtenidos hablan de una sensibilidad entre el 77 y el 100% y una especificidad del 95-98%. Aunque prometedora, debe considerarse una técnica en experimentación, dado que no existen estudios largos y prospectivos que nos permitan determinar su utilidad clínica real. Resulta interesante su consideración en casos particulares (embarazo, insuficiencia renal o alergia a contrastes iodinados).
2.12. Estrategia diagnóstica en la ETV.
No hay ningún algoritmo diagnóstico que sea perfecto, y cada centro deberá basar su estrategia de acuerdo con la disponibilidad de recursos técnicos, con la experiencia que sus profesionales y, en cada caso en particular, teniendo en cuenta la severidad de la situación clínica del paciente, enfermedad de base, etc. En enfermos que presentan inestabilidad dinámica es muy útil la ecocardiografía cardiaca. Si se comprueba una disfunción del VD se aconseja realizar un angioTAC o una gammagrafía de perfusión para confirmar el diagnóstico y sentar la indicación de tratamiento fibrinolítico.
Algunas estrategias habituales son razonablemente seguras:
- Un valor normal de DD (<500 mg/l) por ELISA permite descartar TEP con un alto valor predictivo negativo (>95%). Si su valor es normal, es seguro descartar TEP cuando la probabilidad clínica es baja o intermedia. Sólo es útil en pacientes extrahospitalarios. No debe emplearse en ancianos, embarazadas, pacientes con cáncer, en casos de cirugía reciente y en pacientes con alta probabilidad clínica (ya que, en este caso, no se considera suficientemente seguro descartar el diagnóstico de TEP).
- Estrategias diagnósticas que contemplan la evaluación clínica de la probabilidad, la realización de eco-doppler y gammagrafía, permiten reducir la indicación de arteriografía a los casos en los que la sospecha clínica es alta y la gammagrafía es de probabilidad indeterminada (3,7-11% del total de pacientes).
- El empleo del TAC helicoidal y la eco-doppler parece seguro a la hora de descartar TEP, con un porcentaje de recurrencias a los 3 meses que varía entre el 1-6,4%. En casos en los que la sospecha clínica sea alta, si no existe un diagnóstico alternativo claro, es recomendable indicar una arteriografía.
Algunos estudios clínicos recientes han contribuido a clarificar qué estrategias diagnósticas son seguras. Con la incorporación de la TAC multicorte, se tiende a prescindir de los estudios ecográficos de extremidades inferiores.
- Perrier et al (87) emplearon la TAC multicorte en 756 pacientes que se presentaron en Urgencias con sospecha de TEP. Integraron esta prueba dentro de un protocolo diagnóstico que incluía determinación del DD; angiografía y estudio ecográfico de miembros inferiores. Concluyeron que los pacientes con baja o intermedia probabilidad de TEP y DD < 500 (1/3 del total) no precisaban anticoagulación ni la realización de estudios radiológicos diagnósticos. Además, aseguraron que era no anticoagular a los pacientes con DD > 500 y TAC multicorte negativo. En este grupo de enfermos, el estudio de extremidades inferiores sería innecesario. Sin embargo, esta última aseveración es discutible, ya que se practicó angiogafía y ecografía doppler a un porcentaje de pacientes y la proporción de casos excluidos del estudio (25%) es excesivamente elevada.
- Ghanima et al (88) evaluaron 432 pacientes ambulantes con sospecha de TEP, empleando una estrategia basada en la estimación de la probabilidad clínica, determinación del DD y realización de TAC multicorte. La concusión fundamental de este estudio es que los estudios de imagen son innecesarios en aquellos casos de probabilidad clínica baja o intermedia y DD <500 (20% del total). En los pacientes con DD >500 y TAC helicoidal negativo, el riesgo de ETV a los 3 meses fue de 0.6%.
Por último, los resultados del grupo del estudio Christopher (89) muestran que: el hallazgo de un diagnóstico “improbable” de TEP en la escala de Wells simplificada unido a un valor negativo del DD (1/3 de los pacientes) permite excluir con seguridad la enfermedad (incidencia de TEP de un 0.5% durante el seguimiento); también es seguro no tratar a los pacientes con “TEP probable” según la escala de Wells y resultado negativo de la angioTAC multicorte (1.3% de incidencia de ETV en el seguimiento). Este estudio incluyó 3306 pacientes, con un porcentaje bajo de exclusiones (cercano al 5%) e incorporó aproximadamente un 20% de pacientes ingresados.
En pacientes que no presentan inestabilidad hemodinámica, proponemos el enfoque diagnóstico recogido en la Figura 3. Fedullo y Tapson (40) proponen un algoritmo que se diferencia del aquí expuesto en lo siguiente: no consideran seguro descartar TEP si el valor del DD es <500 y la probabilidad clínica es intermedia; en casos de baja e intermedia probabilidad llegan hasta la arteriografía si los resultados de la TAC helicoidal y ecodoppler son negativos. Es, sin duda, un enfoque mucho más conservador que, en mi opinión (dado que lo habitual en casos de baja e intermedia probabilidad de TEP es obtener resultados negativos en todas las pruebas de imagen), tendría como consecuencia un número inaceptablemente elevado de angiografías. Tal y como se comentó con anterioridad, no anticoagular a pacientes con baja e intermedia probabilidad de TEP y resultados negativos de la TAC y eco-doppler, es una práctica razonablemente segura.
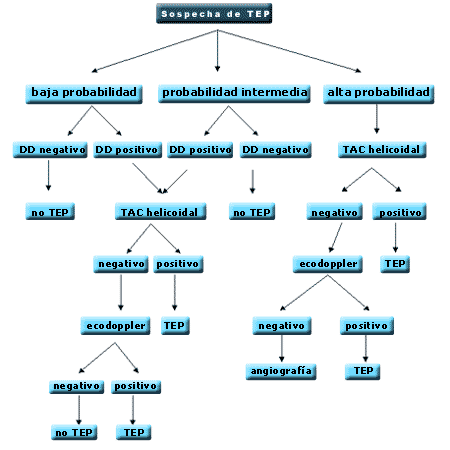
Figura 3.– Protocolo diagnóstico del TP.